¿Qué son las máscaras en las pandemias?
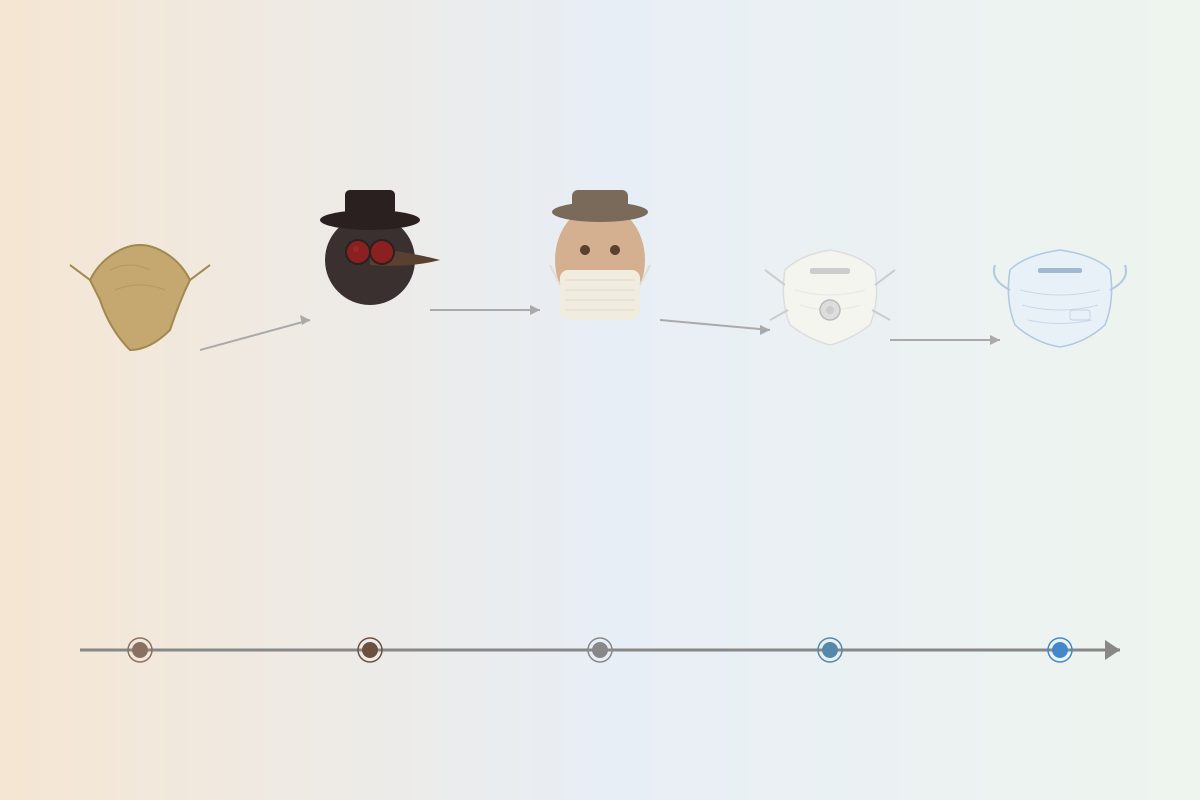
Las máscaras en las pandemias son dispositivos de protección facial utilizados a lo largo de la historia para frenar la propagación de enfermedades infecciosas, desde los trapos con vinagre de la peste negra (1347) hasta las mascarillas FFP2 del COVID-19. Su evolución refleja el avance del conocimiento médico: de la teoría miasmática a la filtración electrostática de partículas de 0,3 micras.
En febrero de 1919, un policía de San Francisco detuvo a un hombre por pasear sin mascarilla de gasa. La multa fue de cinco dólares, el equivalente a unos 90 dólares actuales. No era un caso aislado: entre noviembre de 1918 y febrero de 1919, la ciudad emitió más de 4.500 multas por el mismo motivo. Un siglo antes de que el COVID-19 dividiera al mundo entre mascarillistas y negacionistas, la gripe española ya había provocado exactamente la misma batalla.
La historia de las máscaras en las pandemias no empieza ahí, por supuesto. Empieza con trapos empapados en vinagre en el siglo XIV y con un médico francés que, en 1619, diseñó el traje más extraño y más icónico de la historia de la medicina. Es una historia de miedo, ingenio, superstición y ciencia, y termina –por ahora– con las FFP2 y una pregunta abierta: ¿cómo serán las mascarillas del futuro?

Tipos de máscaras y protecciones faciales en pandemias
A lo largo de siete siglos de epidemias, la humanidad ha desarrollado una docena de variantes de protección facial. Pueden agruparse en cuatro grandes categorías.
Barreras improvisadas. Los trapos con vinagre de la peste negra, los pañuelos con especias, las vendas empapadas en alcohol de la gripe española. No filtraban nada, pero daban la ilusión de protección.
Máscaras rituales-médicas. La máscara del doctor de la peste es el ejemplo supremo: un artefacto a medio camino entre la ciencia, la superstición y el uniforme profesional. Su pico relleno de hierbas aromáticas tenía una lógica interna –la teoría miasmática–, aunque fuera errónea.
Mascarillas de filtración pasiva. Desde las primeras gasas quirúrgicas de finales del siglo XIX hasta las mascarillas de tela del COVID. Funcionan como barrera mecánica: atrapan gotículas por la trama del tejido.
Mascarillas de filtración activa. Las N95, FFP2 y KN95 modernas. Utilizan fibras electrostáticas que atraen y retienen partículas de hasta 0,3 micras con una eficacia superior al 94 %.
Tabla comparativa: máscaras por pandemia
| Pandemia | Año | Tipo de protección facial | Material principal | Eficacia conocida en su época |
|---|---|---|---|---|
| Peste negra | 1347-1353 | Trapos con vinagre y hierbas | Tela, vinagre, especias | Nula (se creía que el aire causaba la enfermedad) |
| Peste (doctor) | 1619 en adelante | Máscara de pico + traje completo | Cuero, cera, hierbas aromáticas | Nula contra la bacteria, parcial como barrera física |
| Gripe española | 1918-1919 | Mascarilla de gasa multicapa | Gasa de algodón, hasta 6 capas | Baja (~30 % filtración de gotículas grandes) |
| Gripe asiática | 1957-1958 | Mascarillas quirúrgicas básicas | Algodón, primeros no-tejidos | Moderada contra gotículas |
| Gripe de Hong Kong | 1968-1969 | Mascarillas quirúrgicas | No-tejido de celulosa | Moderada contra gotículas |
| SARS | 2003 | N95 / mascarillas quirúrgicas | Polipropileno fundido y soplado | Alta (N95: >95 % partículas >0,3 micras) |
| COVID-19 | 2020-2023 | FFP2/KN95/quirúrgicas/tela | Polipropileno, algodón, nylon | Variable: FFP2 >94 %, tela 20-60 % |
La peste negra (1347): el terror sin protección
Cuando la peste bubónica llegó a Europa en barcos genoveses procedentes de Caffa (actual Crimea), nadie tenía la menor idea de qué la causaba. La teoría dominante era la del miasma: el aire corrupto, los vapores pútridos que emanaban de los pantanos, los cadáveres y las aguas estancadas. Si el aire enfermaba, razonaban, había que purificarlo antes de respirarlo.
Las primeras «máscaras» contra la peste no eran máscaras en absoluto. Eran trapos empapados en vinagre que se ataban sobre la nariz y la boca, o esponjas impregnadas con una mezcla de alcanfor, clavo y romero. Los más pudientes llevaban pomos de olor: bolas perforadas de plata o oro rellenas de hierbas aromáticas que sostenían bajo la nariz.
Nada de esto protegía contra Yersinia pestis, la bacteria transmitida por las pulgas de las ratas. Pero la fe en los aromas era tan firme que los médicos recomendaban quemar madera de enebro en las calles y llevar ramilletes de flores. La imagen de los flagelantes azotándose por las calles de Aviñón mientras el 60 % de la población moría es el telón de fondo de aquella primera, desesperada e inútil respuesta.

El doctor de la peste (1619): anatomía de un traje icónico
El médico francés Charles de Lorme diseñó en 1619 el traje completo del médecin de peste mientras atendía a los enfermos de un brote en París. No inventó la máscara de pico de la nada: adaptó ideas que ya circulaban entre los médicos italianos desde el siglo XVI. Pero fue el primero en sistematizar el conjunto como un uniforme estandarizado.
El traje constaba de seis elementos. Primero, una máscara de cuero con un pico de 15-20 centímetros relleno de una mezcla de más de cuarenta sustancias: paja, mirra, ámbar gris, menta, alcanfor, clavo, láudano, pétalos de rosa y ajo, entre otras. El pico actuaba como un filtro aromático que, según la teoría miasmática, purificaba el aire antes de que llegase a los pulmones del médico.
Segundo, unas gafas de cristal rojo. ¿Por qué rojas? Los médicos del siglo XVII creían que el color rojo tenía propiedades protectoras contra la enfermedad. Esta creencia hundía sus raíces en la doctrina de las signaturas medieval, que atribuía a los colores virtudes medicinales. En la práctica, las gafas cumplían una función real –proteger los ojos de salpicaduras–, pero la elección del color era pura superstición.
Tercero, una capa larga de tela encerada que cubría el cuerpo hasta los pies. Cuarto, guantes de cuero. Quinto, botas altas también de cuero. Y sexto, un bastón largo con el que el doctor examinaba al paciente sin tocarlo, señalaba las zonas infectadas del cuerpo y, en ocasiones, apartaba la ropa del enfermo para buscar bubones.
El traje no detenía la peste –la bacteria se transmitía por picaduras de pulga, no por el aire–, pero la barrera física de cuero encerado probablemente sí reducía el riesgo de contacto con fluidos infectados. Ciudades como Roma, Nápoles, Marsella y Venecia emplearon a estos médicos enmascarados, que cobraban salarios públicos y eran los únicos autorizados para tratar a los apestados.
La imagen del doctor de la peste se ha convertido en uno de los iconos visuales más potentes de la historia de la medicina. Hoy se reproduce en máscaras de Carnaval, disfraces de Halloween y tatuajes, casi siempre sin conocer la historia real que hay detrás.
La gripe española (1918): la primera guerra de las mascarillas
La pandemia de gripe de 1918 mató a entre 50 y 100 millones de personas en todo el mundo, más que la Primera Guerra Mundial que acababa de terminar. Y fue la primera pandemia en la que las autoridades sanitarias intentaron imponer el uso obligatorio de mascarillas a la población general.
Las mascarillas de 1918 eran simples cuadrados de gasa de algodón doblada en cuatro o seis capas, atados con cintas detrás de la cabeza. No tenían filtro, no estaban estandarizadas y su eficacia real era muy limitada: las fibras de gasa dejaban pasar la mayoría de las partículas del virus de la gripe, que mide apenas 80-120 nanómetros.
Aun así, ciudades como San Francisco, Seattle, Denver y Phoenix aprobaron ordenanzas que obligaban a llevar mascarilla en espacios públicos. San Francisco fue la más estricta: multas de 5 a 100 dólares, y los reincidentes podían pasar diez días en la cárcel. La Cruz Roja fabricó y distribuyó miles de mascarillas, y los periódicos publicaban instrucciones para confeccionarlas en casa.
La resistencia fue inmediata. En San Francisco se fundó la Anti-Mask League (Liga Anti-Máscara) en enero de 1919, con 4.500 miembros que protestaban contra la ordenanza por considerarla una violación de las libertades individuales. Un siglo después, los argumentos de la Liga Anti-Máscara de 1919 son indistinguibles de los que se escucharon durante el COVID: incomodidad, ineficacia, restricción de derechos, desconfianza en las autoridades.
Las fotografías de la época muestran a bomberos, policías, carteros y operarias de fábrica con sus mascarillas de gasa. Algunas tenían bordados decorativos. Otras llevaban estampados con mensajes patrióticos. La mascarilla como complemento de moda, que el COVID reinventó en 2020, ya tenía un precedente de un siglo.
Gripe asiática (1957) y gripe de Hong Kong (1968): el nacimiento de la cultura asiática de la mascarilla
La pandemia de gripe asiática de 1957 causó entre 1 y 4 millones de muertes en el mundo. La de Hong Kong de 1968, entre 1 y 4 millones más. En Occidente, ninguna de las dos provocó medidas de mascarilla obligatoria. En Asia, ambas dejaron una huella profunda.
En Japón, donde la gripe española ya había provocado un uso masivo de mascarillas en 1919, las pandemias de los cincuenta y sesenta reforzaron una costumbre que se estaba perdiendo. A partir de los años sesenta, los japoneses empezaron a usar mascarillas no solo contra la gripe, sino contra el polen estacional (kafunshō), la contaminación urbana y, simplemente, como barrera social para no contagiar a otros cuando tenían un resfriado.
En Corea del Sur y Taiwán ocurrió algo similar. La mascarilla dejó de ser un objeto médico y se convirtió en un accesorio cotidiano con connotaciones de cortesía y responsabilidad social. Cuando llegó el SARS en 2003, estos países ya tenían la infraestructura cultural –y también industrial– para responder con rapidez.
SARS (2003): la revolución de la N95
El síndrome respiratorio agudo severo apareció en la provincia china de Guangdong en noviembre de 2002 y se extendió a 26 países en cuestión de meses. Causó 774 muertes de 8.098 casos confirmados, una letalidad del 9,6 %, muy superior a la del COVID posterior. Y fue la pandemia que cambió para siempre la tecnología de las mascarillas.
Hasta el SARS, la mascarilla quirúrgica estándar –una lámina de polipropileno no-tejido con pliegues– era la protección más avanzada disponible para el público general. Pero el SARS se transmitía por aerosoles, y las quirúrgicas no sellaban contra la cara. Hong Kong, donde el brote fue devastador (299 muertes, incluido un bloque de apartamentos, Amoy Gardens, donde se contagiaron 321 residentes por el sistema de ventilación), fue la primera ciudad en normalizar las mascarillas N95 fuera del ámbito hospitalario.
Las N95 habían sido desarrolladas en los años noventa para uso industrial y sanitario. Su nombre indica que filtran al menos el 95 % de las partículas de 0,3 micras o mayores, gracias a una capa de polipropileno fundido y soplado (melt-blown) que genera una carga electrostática. Tras el SARS, se convirtieron en el estándar de protección respiratoria en los hospitales de Asia, y muchos ciudadanos las adoptaron también para el día a día.
El SARS fue el ensayo general del COVID. Demostró que un coronavirus podía saltar de animales a humanos y propagarse por avión a todo el mundo en semanas. Y estableció la mascarilla N95 como la línea de defensa individual más eficaz contra los virus respiratorios.
COVID-19 (2020): la mascarilla global
El 11 de marzo de 2020, la OMS declaró la pandemia de COVID-19. En cuestión de semanas, las mascarillas se convirtieron en el objeto más buscado del planeta. Y también en el más polémico.
La confusión inicial fue enorme. En febrero de 2020, la propia OMS desaconsejaba el uso de mascarillas por parte de la población sana, argumentando que podían dar una falsa sensación de seguridad. El cirujano general de Estados Unidos tuiteó: «Dejad de comprar mascarillas». En abril, ambas instituciones se retractaron y empezaron a recomendar el uso universal.
La industria respondió a una velocidad sin precedentes. China, que fabricaba el 50 % de las mascarillas del mundo antes de la pandemia, multiplicó su producción por doce en dos meses. Fabricantes de coches, pañales y ropa deportiva reconvirtieron sus líneas de producción. En España, fábricas textiles de Igualada y de la Comunidad Valenciana pasaron de fabricar ropa a producir mascarillas quirúrgicas y FFP2 en semanas.
El debate científico se centró en tres tipos de mascarilla. Las quirúrgicas (eficacia del 70-80 % contra gotículas, menor contra aerosoles). Las FFP2/KN95 (eficacia superior al 94 %, ajuste hermético al rostro). Y las de tela, cuya eficacia variaba enormemente: desde un 20 % para una capa de algodón fino hasta un 60-70 % para tres capas de algodón denso con una capa intermedia de polipropileno.
Al mismo tiempo, la mascarilla se convirtió en lienzo de expresión personal. Marcas de moda como Louis Vuitton, Off-White y Burberry lanzaron modelos de diseño. Artistas callejeros pintaron mascarillas con motivos políticos. En Japón, la empresa Pitta creó mascarillas de poliuretano lavable en colores pastel que se agotaban en horas. La mascarilla dejó de ser un objeto exclusivamente sanitario y se incorporó al armario como un accesorio más, del mismo modo que las gafas dejaron de ser solo un corrector visual para convertirse en complemento de moda.

El movimiento anti-mascarilla del COVID reprodujo, amplificado por las redes sociales, los mismos argumentos de la Liga Anti-Máscara de San Francisco en 1919. Manifestaciones en Berlín, Londres, Melbourne y Washington reunieron a miles de personas que veían en la mascarilla obligatoria un símbolo de opresión estatal. La diferencia con 1919 fue la escala: los movimientos anti-mascarilla del COVID-19 fueron globales, coordinados por redes sociales y alimentados por desinformación a una velocidad que la prensa escrita de 1919 no podía igualar.
Mascarillas del futuro: transparencia, filtros activos e inteligencia artificial
La pandemia aceleró una carrera tecnológica que ya estaba en marcha. Varios prototipos y productos apuntan hacia cómo será la mascarilla de las próximas décadas.
Mascarillas transparentes. Empresas como ClearMask (aprobada por la FDA en 2020) y Leaf Health han desarrollado mascarillas con panel frontal transparente que permiten ver la boca del usuario. Diseñadas inicialmente para personas sordas que dependen de la lectura labial, tienen aplicaciones en educación, atención al cliente y cualquier contexto donde la comunicación facial sea importante.
Filtros activos. La startup israelí Nanofiber desarrolló en 2021 un filtro de nanofibras que captura partículas de hasta 50 nanómetros –diez veces más pequeñas que las que atrapa una FFP2– con una resistencia respiratoria un 50 % menor. Otros proyectos exploran filtros con recubrimiento de cobre o plata que inactivan virus al contacto.
Mascarillas con sensores. Investigadores del MIT y de Harvard crearon en 2021 un prototipo de mascarilla con un biosensor integrado capaz de detectar SARS-CoV-2 en el aliento del usuario en 90 minutos. La tecnología, basada en la misma plataforma que las pruebas PCR, podría convertir la mascarilla en una herramienta de diagnóstico portátil.
IA y ajuste personalizado. Startups como Airinum y Ao Air utilizan escaneo facial 3D para fabricar mascarillas con ajuste personalizado al rostro del usuario, eliminando las fugas laterales que reducen la eficacia de las mascarillas estándar.
Significado: ¿para qué han servido las máscaras en las pandemias?
La función de las máscaras en las pandemias ha evolucionado en paralelo a la comprensión de las enfermedades infecciosas. Durante siglos, la protección facial se basó en la teoría miasmática: si la enfermedad viajaba en el aire corrompido, había que filtrar o perfumar ese aire. El pico del doctor de la peste y los trapos con vinagre de la Edad Media responden a esa lógica.
Con el descubrimiento de los gérmenes en el siglo XIX, la mascarilla se redefinió como barrera mecánica. Ya no se trataba de perfumar el aire, sino de atrapar las partículas que transportan los patógenos. Esa transición, que parece obvia vista desde hoy, tardó décadas en consolidarse.
Lo que todas las pandemias comparten, desde 1347 hasta 2020, es que la mascarilla nunca ha sido solo un objeto sanitario. Siempre ha sido también un símbolo político y social: de miedo, de obediencia, de resistencia, de solidaridad o de opresión, según quién la mire. Y eso no va a cambiar.
Preguntas frecuentes
¿El doctor de la peste era un médico real o un personaje de ficción?
Era un médico real. Las ciudades europeas contrataban a médicos específicos para atender a los enfermos de peste, pagándoles con fondos públicos. El traje completo fue sistematizado por Charles de Lorme en 1619, aunque versiones parciales existían desde el siglo XVI. No todos los médicos de la peste llevaban el traje; era más común en Italia y Francia.
¿Por qué las gafas del doctor de la peste eran rojas?
Porque los médicos del siglo XVII creían que el color rojo tenía propiedades protectoras contra la enfermedad, una idea heredada de la doctrina medieval de las signaturas. En la práctica, las gafas servían para proteger los ojos de salpicaduras, pero la elección del color era superstición, no ciencia.
¿Las mascarillas de gasa de la gripe española funcionaban?
Muy poco. Estudios posteriores han estimado que las mascarillas de gasa de cuatro a seis capas filtraban aproximadamente un 30 % de las gotículas grandes, pero dejaban pasar la inmensa mayoría de las partículas del virus de la gripe. Su principal valor fue psicológico: daban sensación de control en un momento de pánico.
¿Ya existieron movimientos anti-mascarilla antes del COVID?
Sí. La Anti-Mask League de San Francisco, fundada en enero de 1919, reunió a 4.500 miembros que protestaban contra la obligación de llevar mascarilla durante la gripe española. Sus argumentos –incomodidad, ineficacia, restricción de libertades– son casi idénticos a los del movimiento anti-mascarilla durante el COVID-19.
¿Por qué en Asia se usaban mascarillas antes del COVID?
Por la acumulación de experiencias pandémicas. La gripe española (1918), la gripe asiática (1957), la gripe de Hong Kong (1968) y, sobre todo, el SARS (2003) crearon una cultura de la mascarilla en Japón, Corea del Sur, Taiwán y Hong Kong. Además, factores como la alergia al polen y la contaminación urbana normalizaron su uso cotidiano.
¿Qué diferencia hay entre una mascarilla quirúrgica y una FFP2?
La principal diferencia es el sellado y la capacidad de filtración. La quirúrgica protege sobre todo a los demás (filtra las gotículas que expulsa el usuario) pero no sella contra la cara, así que el aire entra por los laterales. La FFP2 sella contra el rostro y filtra al menos el 94 % de las partículas de 0,3 micras, protegiendo tanto al usuario como a los demás.
¿Las mascarillas de tela protegen contra virus?
Depende del tejido y el número de capas. Una sola capa de algodón fino filtra apenas un 20 % de las partículas. Tres capas de algodón denso con una capa intermedia de polipropileno pueden alcanzar un 60-70 %. En general, las mascarillas de tela son significativamente menos eficaces que las FFP2 o las quirúrgicas, pero mejores que nada.
¿Cómo serán las mascarillas del futuro?
Las líneas de desarrollo apuntan hacia mascarillas transparentes (para mantener la comunicación facial), filtros de nanofibras (más eficaces y más cómodos), biosensores integrados (capaces de detectar virus en el aliento) y ajuste personalizado mediante escaneo facial 3D. Es probable que la próxima pandemia encuentre a la humanidad con herramientas muy superiores a las FFP2 actuales.
Sigue explorando: Descubre las máscaras medievales, la historia de las máscaras del cine o las máscaras japonesas.