¿Qué son las mascarillas médicas?
Las mascarillas médicas son dispositivos de protección facial que filtran partículas y patógenos del aire respirado, fabricadas con capas de polipropileno no-tejido (spunbond y meltblown) que actúan como barrera mecánica y electrostática. Se dividen en dos familias principales: las quirúrgicas (que protegen al entorno del usuario) y las filtrantes FFP2/N95 (que protegen al usuario del entorno), con eficacias de filtración que van del 80 % al 99 % según el tipo.
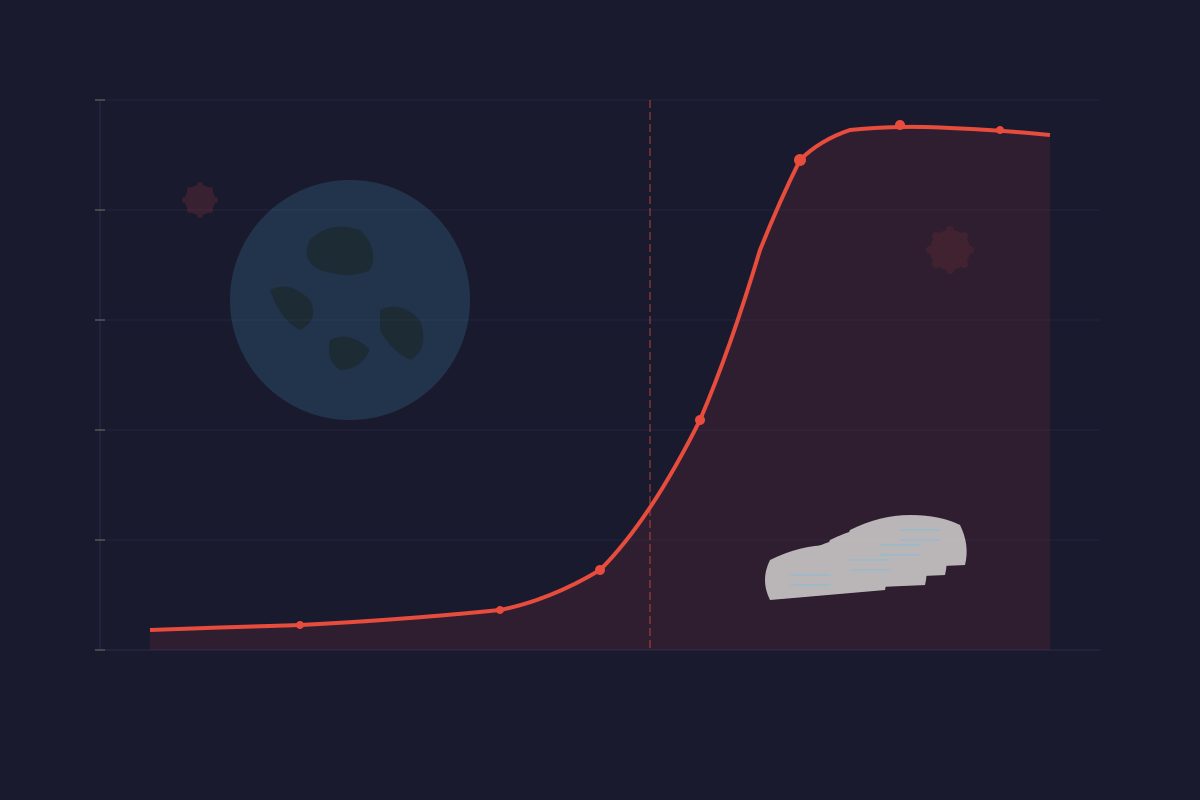
En enero de 2020, la producción mundial de mascarillas rondaba los 20 millones de unidades diarias. En abril de ese mismo año, la cifra había escalado a más de 5.000 millones. La mayor movilización industrial desde la Segunda Guerra Mundial no fabricó aviones ni tanques, sino rectángulos de polipropileno con gomas para las orejas. Lo que durante más de un siglo había sido un objeto invisible, relegado a quirófanos y laboratorios, se convirtió en el producto más demandado del planeta, el símbolo visual de una pandemia y el detonante de la mayor polémica sanitaria del siglo XXI.
Pero la mascarilla no nació con el COVID-19. Nació en un quirófano de Breslau en 1897, cuando un cirujano observó que las bacterias de su boca podían infectar las heridas de sus pacientes. Lo que vino después fue una evolución lenta, casi perezosa, durante cien años, seguida de una aceleración brutal en las dos primeras décadas del siglo XXI. Esta es la historia de cómo un trozo de gasa se convirtió en una pieza de ingeniería capaz de filtrar partículas de menos de una micra, y de cómo una pandemia transformó su fabricación, su regulación y su percepción pública para siempre. Para conocer su papel en las grandes epidemias históricas, puedes consultar nuestro artículo sobre máscaras en pandemias.
Tipos de mascarillas médicas actuales
Las mascarillas médicas se dividen en dos grandes familias con finalidades distintas: las quirúrgicas (que protegen al entorno del usuario) y las filtrantes (que protegen al usuario del entorno). Dentro de cada familia hay subtipos con niveles de protección escalonados.
Mascarilla quirúrgica Tipo I. Filtra al menos el 95 % de las bacterias exhaladas (eficiencia de filtración bacteriana, BFE). Diseñada para uso general en entornos sanitarios donde no se esperan salpicaduras de fluidos. Es la más básica y la que se distribuyó masivamente durante el COVID.
Mascarilla quirúrgica Tipo II. BFE de al menos el 98 %. El mismo uso que la Tipo I pero con mayor capacidad de filtración. Es la que usan habitualmente los cirujanos en quirófano.
Mascarilla quirúrgica Tipo IIR. Idéntica a la Tipo II pero con resistencia a salpicaduras de fluidos (la R significa splash resistant). Filtra el 98 % de bacterias y resiste una presión de salpicadura de 16 kPa. Obligatoria en intervenciones con riesgo de salpicaduras de sangre u otros fluidos.
FFP1 (Filtering Face Piece 1). Filtra al menos el 80 % de las partículas de hasta 0,3 micras. Protege contra polvo y aerosoles no tóxicos. Usada en construcción y bricolaje, no en entornos sanitarios.
FFP2. Filtra al menos el 94 % de las partículas de hasta 0,3 micras. Equivalente funcional de la N95 estadounidense y la KN95 china. Es la mascarilla de referencia para la protección contra aerosoles infecciosos, incluidos virus respiratorios.
FFP3. Filtra al menos el 99 % de las partículas de hasta 0,3 micras. Equivalente a la N100 o P100 estadounidense. Usada en procedimientos de alto riesgo: intubaciones, broncoscopias, autopsias y manipulación de patógenos de bioseguridad nivel 3 y 4.
N95 (estándar NIOSH). Filtra el 95 % de partículas de 0,3 micras. Es el estándar estadounidense más conocido, certificado por el National Institute for Occupational Safety and Health. Funcionalmente equivalente a la FFP2 europea, aunque los protocolos de ensayo son ligeramente diferentes.
KN95 (estándar GB2626). El estándar chino, con una filtración declarada del 95 %. Durante el COVID, la calidad de las KN95 fue muy variable: estudios de la CDC encontraron que hasta un 60 % de las KN95 importadas no cumplían su nivel de filtración declarado.
Tabla comparativa: tipos de mascarilla médica
| Tipo | Filtración | Normativa | Uso principal | Reutilizable |
|---|---|---|---|---|
| Quirúrgica Tipo I | ≥ 95 % BFE | EN 14683 | Sanitario general | No |
| Quirúrgica Tipo II | ≥ 98 % BFE | EN 14683 | Quirófano | No |
| Quirúrgica Tipo IIR | ≥ 98 % BFE + resistencia salpicaduras | EN 14683 | Quirófano con fluidos | No |
| FFP1 | ≥ 80 % partículas 0,3 μm | EN 149 | Polvo no tóxico | Con NR no, con R sí (1 turno) |
| FFP2 | ≥ 94 % partículas 0,3 μm | EN 149 | Aerosoles infecciosos | Con NR no, con R sí (1 turno) |
| FFP3 | ≥ 99 % partículas 0,3 μm | EN 149 | Procedimientos alto riesgo | Con NR no, con R sí (1 turno) |
| N95 | ≥ 95 % partículas 0,3 μm | NIOSH 42 CFR 84 | Sanitario + industrial (EE.UU.) | No (uso único según CDC) |
| KN95 | ≥ 95 % partículas 0,3 μm | GB2626 | Sanitario + general (China) | No |
Historia y evolución de las mascarillas médicas
Los pioneros: Mikulicz, Flügge y la gasa sobre la boca (1897-1918)
La mascarilla quirúrgica nació de un descubrimiento incómodo: los cirujanos estaban infectando a sus propios pacientes. En 1897, el cirujano polaco-austriaco Johann Mikulicz-Radecki, que trabajaba en la Universidad de Breslau (hoy Wroclaw, Polonia), publicó un artículo describiendo el uso de una máscara de gasa de una capa que cubría la boca y la nariz durante las operaciones. Se basaba en los trabajos de su colega el bacteriólogo Carl Flügge, quien había demostrado que las gotículas expulsadas al hablar, toser o estornudar contenían bacterias capaces de contaminar heridas abiertas.
La mascarilla de Mikulicz era rudimentaria: un cuadrado de gasa de algodón atado con cintas detrás de la cabeza. No filtraba virus ni partículas submicrónicas. Pero detenía las gotículas visibles y redujo las infecciones postoperatorias de forma mensurable. En los años siguientes, otros cirujanos europeos adoptaron y mejoraron el diseño. El cirujano francés Paul Berger comenzó a operar con mascarilla en París en 1899.
Durante las dos primeras décadas del siglo XX, la mascarilla se extendió por los quirófanos del mundo desarrollado, pero no sin resistencia. Muchos cirujanos la consideraban innecesaria o incómoda. No fue hasta la pandemia de gripe española de 1918 cuando la mascarilla salió del quirófano a la calle por primera vez y la población general se familiarizó con ella, aunque las mascarillas de gasa de aquella época filtraban apenas un 30 % de las gotículas grandes y eran prácticamente inútiles contra el virus de la gripe.
La era de la gasa multicapa y los primeros no-tejidos (1920-1960)
Entre las dos guerras mundiales, la mascarilla quirúrgica evolucionó lentamente. Los investigadores descubrieron que añadir capas de gasa mejoraba la filtración: una mascarilla de seis capas de gasa filtraba significativamente más que una de dos. Pero había un límite: cuantas más capas, mayor resistencia respiratoria, y un cirujano que opera durante horas necesita respirar con comodidad.
La solución llegó con los materiales no-tejidos (nonwoven). A diferencia de los tejidos (algodón, gasa), los no-tejidos se fabrican uniendo fibras directamente por calor, presión o adhesivos, sin tejer ni tricotar. Las primeras mascarillas de no-tejido aparecieron en los años 1960, fabricadas con fibras de celulosa o poliéster prensadas. Eran más uniformes que la gasa, más baratas de producir en masa y ofrecían una filtración más predecible.
En 1961, aparecieron las primeras mascarillas desechables comerciales, que sustituyeron a las de gasa reutilizable que se lavaban y esterilizaban entre usos. La mascarilla pasó de ser un accesorio que se lavaba a un producto de usar y tirar. Esta transición fue gradual y no se completó hasta los años 80, cuando el polipropileno reemplazó definitivamente a la celulosa.
El descubrimiento del meltblown: la revolución invisible (años 1970-1990)
La tecnología que convirtió la mascarilla en un filtro de alta eficiencia tiene un nombre poco glamuroso: meltblown (fundido y soplado). El proceso, desarrollado industrialmente en los años 1960 y 1970, consiste en fundir polipropileno (un plástico termoplástico barato y estable) y soplarlo con chorros de aire caliente a alta velocidad para crear un tejido de microfibras de 1 a 5 micras de diámetro dispuestas de forma aleatoria.
Lo que hace especial al meltblown es que las microfibras pueden cargarse electrostáticamente mediante un proceso llamado electret. Las fibras cargadas atraen y retienen partículas mucho más pequeñas que los huecos entre las fibras, como un imán atrapa limaduras de hierro. Sin la carga electrostática, una capa de meltblown con huecos de 10 micras filtraría solo partículas mayores de 10 micras. Con ella, retiene partículas de 0,1 a 0,3 micras con eficacias superiores al 94 %.
Una mascarilla quirúrgica moderna tiene tres capas: una capa exterior de no-tejido de spunbond (resistente a fluidos), una capa intermedia de meltblown (la capa filtrante) y una capa interior de spunbond suave (cómoda contra la piel). Una FFP2 tiene la misma estructura básica pero con más capas de meltblown, mayor densidad de fibras, carga electrostática más intensa y un diseño que asegura un sellado facial más estricto gracias a su forma de pico de pato o de concha y un clip nasal ajustable.

Las crisis que prepararon el terreno: SARS, MERS y H1N1 (2003-2015)
Antes del COVID, tres alertas sanitarias pusieron a prueba la capacidad mundial de producción de mascarillas. El SARS (Síndrome Respiratorio Agudo Severo, 2003) fue la primera enfermedad del siglo XXI que provocó compras masivas de mascarillas en Asia. El brote se contuvo relativamente rápido (8.098 casos, 774 muertes), pero estableció la N95 como estándar de protección sanitaria contra coronavirus y consolidó la cultura de la mascarilla en países como China, Corea del Sur, Japón y Taiwán.
La gripe H1N1 de 2009 generó otra oleada de demanda. Los gobiernos que habían acumulado reservas estratégicas de mascarillas tras el SARS descubrieron que muchas estaban caducadas o mal almacenadas. Las mascarillas no-tejidas tienen una vida útil limitada: la carga electrostática del meltblown se degrada con el tiempo y la humedad, reduciendo la eficacia filtrante. Una mascarilla FFP2 almacenada en condiciones óptimas mantiene su capacidad durante 3 a 5 años; en malas condiciones, puede perder gran parte de su carga electrostática en meses.
El MERS (2012-presente, con brotes esporádicos) y la alerta de ébola en África Occidental (2014-2016) añadieron presión pero no provocaron una crisis de suministro global. Lo que sí hicieron fue financiar la investigación en nuevos materiales filtrantes y acelerar la automatización de las líneas de producción. Sin ese desarrollo previo, la respuesta industrial al COVID habría sido aún más lenta.
El COVID-19: la mayor crisis de suministro de la historia (2020-2023)
En enero de 2020, cuando China cerró Wuhan, el mundo descubrió que dependía de un solo país para la mayor parte de su suministro de mascarillas. China producía el 50 % de las mascarillas quirúrgicas del mundo y controlaba una proporción aún mayor de la materia prima crítica: el polipropileno meltblown.
La demanda se multiplicó por 250 en semanas. Los precios de las mascarillas quirúrgicas pasaron de 0,03 euros la unidad a 0,50-1 euro. Las FFP2 saltaron de 0,50 euros a 5-10 euros. Los gobiernos europeos, que habían dejado caducar sus reservas estratégicas, se lanzaron a comprar en un mercado desquiciado donde los intermediarios desviaban cargamentos en la pista del aeropuerto al mejor postor.
La respuesta industrial fue impresionante por su velocidad. BYD, el fabricante chino de coches eléctricos, reconvirtió líneas de producción y en marzo de 2020 ya fabricaba 5 millones de mascarillas diarias. En Europa, empresas textiles, automovilísticas y de electrónica reconvirtieron fábricas. España pasó de producir prácticamente cero mascarillas a tener capacidad para más de 10 millones diarias en pocos meses.
Pero la calidad fue un problema grave. La urgencia atrajo a fabricantes sin experiencia ni controles de calidad. Investigadores de la ECDC y la CDC detectaron que entre un 30 y un 60 % de las KN95 importadas de China no cumplían los estándares de filtración declarados. En España, la OCU analizó mascarillas FFP2 a la venta y encontró modelos que filtraban menos del 80 %, incumpliendo la norma EN 149.
La pandemia también resucitó las mascarillas reutilizables de tela. Ante la escasez de quirúrgicas y FFP2, las autoridades sanitarias recomendaron inicialmente mascarillas de algodón lavables como alternativa. Su eficacia era muy inferior –entre un 20 y un 60 % dependiendo del tejido, el número de capas y el ajuste–, pero eran mejor que nada y no competían con el suministro sanitario. Con el tiempo, cuando la producción se normalizó, las recomendaciones viraron claramente hacia la FFP2 como estándar mínimo de protección individual.
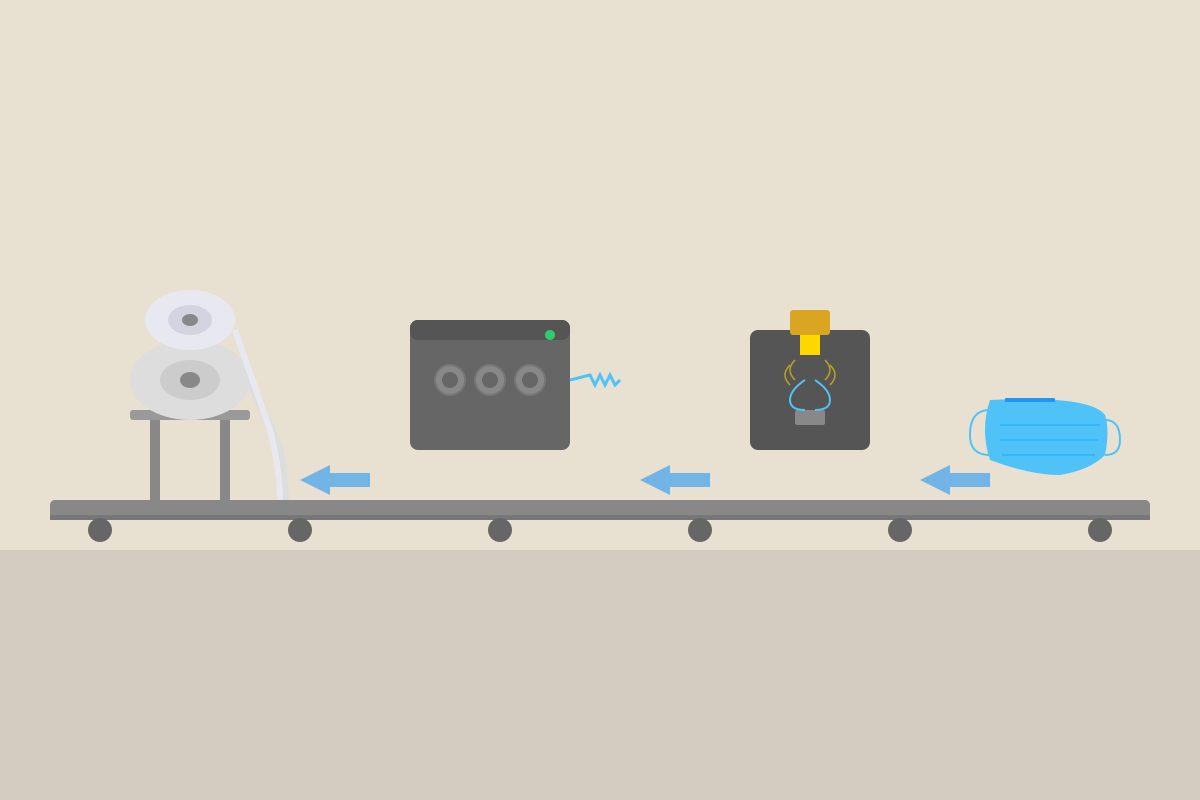
Cómo se fabrican las mascarillas: de la extrusora a la caja
La fabricación de una mascarilla quirúrgica moderna es un proceso automatizado que produce entre 100 y 200 unidades por minuto en una sola línea.
Paso 1: extrusión del meltblown. Gránulos de polipropileno se funden a 230-260 grados y se fuerzan a través de una hilera con cientos de orificios microscópicos. Chorros de aire caliente a alta velocidad estiran las hebras fundidas hasta convertirlas en microfibras de 1-5 micras que se depositan sobre una cinta transportadora formando un velo no-tejido. El velo se carga electrostáticamente mediante una descarga de corona o por efecto triboeléctrico.
Paso 2: laminado. La capa de meltblown se intercala entre dos capas de spunbond (otro no-tejido de polipropileno, más grueso y resistente, pero sin carga electrostática). Las tres capas se unen por ultrasonidos, sin adhesivos.
Paso 3: conformado. La lámina tricapa se corta, se pliega (los pliegues típicos de la mascarilla quirúrgica) o se moldea (forma de pico de pato o concha para las FFP2), se le suelda un clip nasal de aluminio y se fijan las gomas elásticas para las orejas o las cintas para la cabeza.
Paso 4: esterilización y reposo. Las mascarillas se esterilizan, generalmente con óxido de etileno (EtO), y deben reposar entre 7 y 14 días para que los residuos del gas se disipen antes de poder ser usadas. Este periodo de cuarentena fue uno de los cuellos de botella durante el COVID.

Qué significan las mascarillas médicas: de objeto clínico a símbolo social
La mascarilla médica ha experimentado la transformación simbólica más rápida de cualquier objeto cotidiano en la historia moderna. En menos de un año pasó de ser un producto sanitario invisible, asociado exclusivamente a quirófanos y hospitales, a convertirse en el objeto más omnipresente y políticamente cargado del planeta.
En su origen, la mascarilla significaba asepsia y profesionalidad médica. Era un atributo del cirujano, como la bata o los guantes. Su presencia indicaba un entorno clínico controlado. Fuera del hospital, nadie la llevaba, y verla en la calle habría generado alarma.
En Asia oriental, la mascarilla adquirió un significado diferente tras el SARS de 2003: se convirtió en un gesto de responsabilidad colectiva. En Japón, Corea del Sur y Taiwán, llevar mascarilla cuando uno está resfriado es una norma social, un acto de cortesía hacia los demás. No llevarla estando enfermo se considera desconsiderado.
La pandemia de COVID-19 cargó la mascarilla de significados nuevos y contradictorios. Para unos, era un símbolo de solidaridad y responsabilidad: proteger a los demás era un deber cívico. Para otros, se convirtió en un símbolo de control estatal y miedo irracional, especialmente en Estados Unidos, donde el uso de la mascarilla se convirtió en una declaración política. En Europa, el debate fue menos polarizado pero igualmente intenso: la obligatoriedad de la mascarilla en espacios cerrados fue una de las medidas sanitarias más contestadas.
Hoy, tras el fin de la emergencia sanitaria, la mascarilla conserva un significado dual. En entornos sanitarios sigue siendo lo que siempre fue: un dispositivo de protección profesional. En la vida cotidiana, ha quedado como un recurso disponible al que muchas personas recurren durante los picos de gripe o en transportes públicos abarrotados, algo impensable antes de 2020.
El debate: mascarilla quirúrgica vs. FFP2
La diferencia fundamental no es solo el porcentaje de filtración, sino el sellado facial. Una mascarilla quirúrgica, por diseño, no sella contra la cara. Tiene huecos laterales por donde entra y sale el aire sin filtrar. Está diseñada para proteger al entorno (el paciente en quirófano) del usuario, no al revés: filtra lo que el usuario exhala, pero no garantiza que lo que inhala pase por el filtro.
Una FFP2, en cambio, debe sellar contra la cara. Su forma moldeada, el clip nasal y las gomas o cintas están diseñados para minimizar las fugas hacia dentro. La norma EN 149 establece que la fuga total hacia dentro de una FFP2 no debe superar el 8 % (el 6 % restante de partículas que pasan lo hacen a través del propio filtro, no por los bordes).
En la práctica, el ajuste real depende de la anatomía facial del usuario. Estudios publicados durante la pandemia mostraron que una FFP2 mal ajustada podía ofrecer menos protección que una quirúrgica bien colocada con un fitter o clip externo que cerrara los huecos laterales. La conclusión del debate es que ambas protegen, pero la FFP2 protege más al usuario siempre que el ajuste sea correcto.
El futuro de las mascarillas médicas
La pandemia aceleró líneas de investigación que antes avanzaban a ritmo académico.
Nanofibras. Las fibras de polímeros electrohilados con diámetros de 100-500 nanómetros (diez veces más finas que el meltblown) ofrecen una filtración superior con menor resistencia respiratoria. Varios laboratorios han demostrado prototipos con filtración del 99,9 % y respirabilidad comparable a una quirúrgica.
Recubrimientos antivirales. Capas de nanopartículas de cobre, zinc u óxido de grafeno aplicadas sobre las fibras que inactivan virus y bacterias por contacto. Un estudio de la Universidad de Hong Kong demostró que un recubrimiento de grafeno inactivaba el 99 % del SARS-CoV-2 en la superficie de la mascarilla en cinco minutos.
Mascarillas reutilizables certificadas. Modelos con filtros reemplazables de meltblown insertados en una carcasa de silicona lavable. Combinan la protección de una FFP2 con la sostenibilidad de un producto reutilizable. Marcas como Airinum o Flo Mask ya comercializan este formato.
Monitorización integrada. Prototipos de mascarillas con sensores que miden la calidad del aire respirado, la frecuencia respiratoria y la saturación de oxígeno. Aplicaciones en entornos industriales y sanitarios de alto riesgo.
Preguntas frecuentes sobre mascarillas médicas
¿Quién inventó la mascarilla quirúrgica?
El cirujano polaco-austriaco Johann Mikulicz-Radecki fue el primero en documentar el uso de una mascarilla de gasa en el quirófano, en 1897, en la Universidad de Breslau. Se basó en las investigaciones del bacteriólogo Carl Flügge sobre las gotículas respiratorias.
¿Cuál es la diferencia entre FFP2 y N95?
Ambas filtran partículas de 0,3 micras con eficacias similares (≥94 % la FFP2, ≥95 % la N95). La diferencia principal está en la normativa de certificación: la FFP2 se certifica bajo la norma europea EN 149, y la N95 bajo la norma estadounidense NIOSH 42 CFR 84. Los protocolos de ensayo varían ligeramente (flujo de aire, acondicionamiento previo), pero en la práctica son funcionalmente equivalentes.
¿Por qué las mascarillas quirúrgicas son azules?
No todas lo son, pero el azul se convirtió en el color estándar por varias razones prácticas. El azul contrasta con la sangre (roja), lo que permite detectar salpicaduras. Además, el pigmento azul utilizado en el polipropileno spunbond (normalmente ftalocianina de cobre) es estable, no migra, no irrita la piel y es económico. La cara interna (blanca) está sin teñir y va en contacto con la boca.
¿Se puede reutilizar una mascarilla FFP2?
Las FFP2 marcadas como NR (Non Reusable) están diseñadas para un solo uso. Las marcadas como R (Reusable) pueden usarse durante un turno de trabajo (8 horas máximo). En la práctica, durante el COVID, muchas autoridades sanitarias aceptaron la reutilización limitada de FFP2-NR tras un periodo de reposo de 72 horas o descontaminación con calor seco (70 grados durante 30 minutos), aunque esta práctica reduce ligeramente la capacidad filtrante.
¿Las mascarillas de tela protegen contra virus?
Su eficacia es muy inferior a la de las mascarillas médicas. Estudios publicados durante la pandemia estimaron que las mascarillas de tela de algodón de dos capas filtraban entre un 20 y un 50 % de las partículas de 0,3 micras, frente al 94 % de una FFP2. Protegen parcialmente contra gotículas grandes pero ofrecen poca barrera contra aerosoles finos. Son mejor que nada, pero significativamente peor que una quirúrgica y muy inferiores a una FFP2.
¿Cuánto tarda en fabricarse una mascarilla quirúrgica?
Una línea de producción moderna fabrica una mascarilla completa en menos de un segundo. El proceso, desde la extrusión del polipropileno hasta el empaquetado, es continuo y automatizado. El cuello de botella no es la fabricación sino la esterilización y cuarentena posterior, que requiere entre 7 y 14 días para que los residuos del óxido de etileno se disipen.
¿Qué es la filtración electrostática y por qué es importante?
La filtración electrostática es el mecanismo que permite a las mascarillas FFP2 y N95 retener partículas mucho más pequeñas que los huecos entre sus fibras. Las fibras de meltblown se cargan eléctricamente durante la fabricación, y esa carga atrae partículas submicrónicas por fuerzas electrostáticas (similar al efecto de un globo frotado que atrae trozos de papel). Sin esta carga, la mascarilla sería un simple tamiz mecánico con una eficacia muy inferior.
¿Caducan las mascarillas?
Sí. La carga electrostática de las fibras de meltblown se degrada con el tiempo y la humedad. Una mascarilla FFP2 o N95 sellada y almacenada en condiciones óptimas (temperatura ambiente, baja humedad) mantiene su eficacia durante 3 a 5 años según el fabricante. Pasada la fecha de caducidad, la mascarilla sigue actuando como barrera mecánica pero su capacidad de filtración electrostática puede haber disminuido significativamente.
Sigue explorando: Descubre las máscaras en las pandemias, la historia de las máscaras medievales o las materiales para máscaras.